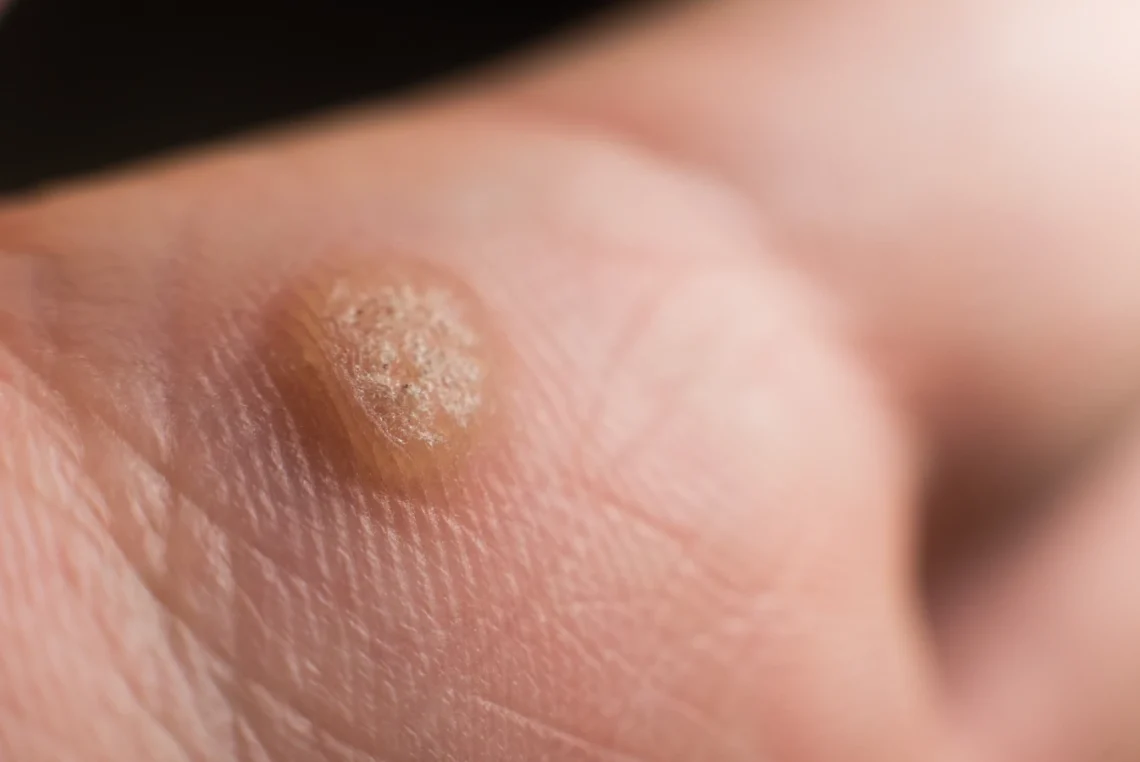
Kurzajki, znane również jako brodawki, to powszechne zmiany skórne wywoływane przez wirusy z grupy ludzkiego wirusa brodawczaka (HPV). Choć ich obecność może być nieestetyczna i czasami powodować dyskomfort, zrozumienie mechanizmu ich powstawania jest kluczowe do skutecznego zapobiegania i leczenia. Wirus HPV jest niezwykle rozpowszechniony – szacuje się, że ponad 80% populacji w ciągu życia miało z nim kontakt. Wirus ten atakuje komórki naskórka, prowadząc do ich niekontrolowanego namnażania i tworzenia charakterystycznych narośli. Warto wiedzieć, że istnieje ponad 100 różnych typów wirusa HPV, a poszczególne typy predysponują do powstawania kurzajek w określonych lokalizacjach na ciele.
Rozpoznanie kurzajki zazwyczaj nie sprawia większych trudności. Najczęściej pojawiają się one na dłoniach, palcach, stopach, łokciach, a także na twarzy. Mogą przybierać różne formy – od niewielkich, płaskich grudek, po wypukłe, brodawkowe narośla o chropowatej powierzchni. Często mają kolor cielisty, choć mogą być także ciemniejsze lub lekko zaczerwienione. Charakterystyczne dla kurzajek na stopach, zwanych brodawkami podeszwowymi, jest to, że mogą być wciśnięte w głąb skóry z powodu nacisku podczas chodzenia, a ich powierzchnia bywa pokryta drobnymi czarnymi punkcikami, które są zatkanymi naczyniami krwionośnymi. Niektóre odmiany wirusa HPV mogą powodować powstawanie brodawek płaskich, które są gładsze i mniej wypukłe, a także brodawek nitkowatych, które mają wydłużony kształt i często pojawiają się w okolicy szyi czy oczu. Zrozumienie tych różnic w wyglądzie pozwala na lepsze ukierunkowanie działań profilaktycznych i leczniczych.
Wirus HPV jest głównym sprawcą powstawania kurzajek
Jak już wspomniano, główną przyczyną powstawania kurzajek jest infekcja wirusem brodawczaka ludzkiego, czyli HPV. Wirus ten jest bardzo zakaźny i rozprzestrzenia się poprzez bezpośredni kontakt z zakażoną skórą lub powierzchniami. Okres inkubacji, czyli czas od momentu zakażenia do pojawienia się pierwszych objawów w postaci kurzajek, może być różny – od kilku tygodni do nawet kilku miesięcy. Ważne jest, aby pamiętać, że nawet jeśli dana osoba nie ma widocznych kurzajek, może być nosicielem wirusa i potencjalnie zarażać innych.
Istnieje wiele czynników, które mogą zwiększać ryzyko zakażenia wirusem HPV i tym samym rozwoju kurzajek. Należą do nich między innymi: osłabiona odporność organizmu, na przykład w wyniku choroby, stresu lub przyjmowania leków immunosupresyjnych. Uszkodzenia skóry, takie jak skaleczenia, otarcia czy pęknięcia, stanowią również otwartą bramę dla wirusa. Wilgotne i ciepłe środowiska, takie jak baseny, sauny czy szatnie, sprzyjają namnażaniu się wirusa, dlatego w takich miejscach należy zachować szczególną ostrożność. Długotrwałe moczenie skóry, na przykład podczas kąpieli w wannie, również może ułatwić przenikanie wirusa. Dzieci i młodzież są szczególnie podatne na zakażenie ze względu na często niższy poziom odporności i większą skłonność do kontaktu skóra-skóra.
Jak dochodzi do przenoszenia wirusa powodującego kurzajki

Szczególnie narażone na zakażenie są osoby korzystające z miejsc publicznych, gdzie kontakt ze skórą innych osób lub zakażonymi powierzchniami jest nieunikniony. Baseny, publiczne prysznice, szatnie, a także wspólne chodzenie boso po podłodze w hotelach czy obiektach sportowych to potencjalne źródła wirusa. Osoby pracujące w zawodach, które wiążą się z częstym kontaktem z wodą i uszkodzeniami skóry, na przykład pracownicy gastronomii czy osoby sprzątające, również mogą być bardziej narażone. Zakażenie może również nastąpić poprzez autoinokulację, czyli przeniesienie wirusa z jednej części ciała na inną poprzez dotknięcie kurzajki, a następnie innej części skóry. Na przykład, drapanie kurzajki na dłoni i dotknięcie następnie twarzy może doprowadzić do pojawienia się nowych zmian.
Profilaktyka i środki zapobiegawcze chroniące przed kurzajkami
Zrozumienie dróg przenoszenia wirusa HPV pozwala na wdrożenie skutecznych strategii profilaktycznych, które minimalizują ryzyko zakażenia. Podstawą jest dbanie o higienę osobistą. Regularne mycie rąk, zwłaszcza po powrocie do domu, po skorzystaniu z toalety publicznej czy przed jedzeniem, jest kluczowe. W miejscach publicznych, takich jak baseny, sauny czy siłownie, zawsze należy nosić klapki lub inne obuwie ochronne, aby zapobiec bezpośredniemu kontaktowi stóp z zakażonymi powierzchniami. Unikanie dotykania potencjalnie zakażonych miejsc, takich jak klamki czy poręcze, jeśli nie jest to konieczne, również może pomóc.
Utrzymanie zdrowego stylu życia, który wspomaga działanie układu odpornościowego, jest kolejnym ważnym elementem profilaktyki. Zbilansowana dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu i unikanie nadmiernego stresu – wszystko to wzmacnia naturalne mechanizmy obronne organizmu, utrudniając wirusowi atak. Osoby, które mają tendencję do nadmiernego pocenia się stóp, powinny dbać o odpowiednią higienę i stosować preparaty przeciwpotne, ponieważ wilgotne środowisko sprzyja rozwojowi wirusa. Warto również unikać dzielenia się osobistymi przedmiotami, takimi jak ręczniki, obuwie czy sztućce, z innymi osobami, aby ograniczyć ryzyko przeniesienia wirusa.
Rodzaje kurzajek i ich lokalizacja na ciele człowieka
Kurzajki, mimo że wywoływane przez ten sam wirus, mogą przybierać różne formy i lokalizować się w różnych miejscach na ciele, co często wiąże się z typem wirusa HPV, który spowodował infekcję. Najczęściej spotykane są kurzajki zwykłe, które pojawiają się zazwyczaj na dłoniach, palcach i wokół paznokci. Charakteryzują się chropowatą, guzkowatą powierzchnią i mogą być pojedyncze lub występować w skupiskach. Z kolei kurzajki płaskie, zazwyczaj mniejsze i gładsze, często występują na twarzy, szyi, a także na grzbietach dłoni i stóp. Mogą być trudniejsze do zauważenia ze względu na swoją płaskość.
Brodawki podeszwowe, jak sama nazwa wskazuje, lokalizują się na podeszwach stóp. Ze względu na nacisk wywierany podczas chodzenia, często wrastają w głąb skóry, co może powodować ból. Ich powierzchnia jest zazwyczaj szorstka, a widoczne mogą być drobne, czarne punkty, będące wynikiem zatkanych naczyń krwionośnych. Brodawki nitkowate, o wydłużonym, nitkowatym kształcie, najczęściej pojawiają się w okolicach ust, nosa, szyi i powiek. Są one szczególnie nieestetyczne i mogą być powodem dyskomfortu. Warto pamiętać, że niektóre typy wirusa HPV mogą przenosić się na narządy płciowe, prowadząc do powstawania brodawek płciowych, które wymagają odrębnego leczenia i konsultacji lekarskiej.
Wpływ stanu zdrowia na powstawanie i leczenie kurzajek
Stan zdrowia ogólnego organizmu ma znaczący wpływ na podatność na zakażenie wirusem HPV oraz na przebieg infekcji i rozwój kurzajek. Osoby z osłabionym układem odpornościowym, na przykład z powodu chorób przewlekłych, takich jak cukrzyca, HIV/AIDS, czy w trakcie terapii antynowotworowej, są znacznie bardziej narażone na rozwój licznych i trudnych do wyleczenia kurzajek. Ich organizm ma mniejsze zdolności do zwalczania wirusa, co sprzyja jego namnażaniu i powstawaniu zmian skórnych.
Z drugiej strony, osoby z silnym układem odpornościowym często potrafią samodzielnie zwalczyć infekcję wirusem HPV, a kurzajki mogą samoistnie zaniknąć po pewnym czasie, nawet bez leczenia. W takich przypadkach organizm rozpoznaje wirusa i uruchamia mechanizmy obronne, które eliminują zainfekowane komórki. Dlatego też, wzmacnianie odporności poprzez zdrowy styl życia, odpowiednią dietę i unikanie czynników osłabiających organizm, jest ważnym elementem nie tylko profilaktyki, ale również wsparcia w procesie leczenia kurzajek. W przypadku nawracających lub trudnych do usunięcia zmian, zawsze warto skonsultować się z lekarzem, aby wykluczyć inne przyczyny i dobrać odpowiednią strategię terapeutyczną, która uwzględni indywidualny stan zdrowia pacjenta.
Sposoby usuwania kurzajek i dostępne metody terapeutyczne
Istnieje wiele metod leczenia kurzajek, a wybór najodpowiedniejszej zależy od wielkości, lokalizacji i liczby zmian, a także od indywidualnej reakcji organizmu pacjenta. Niektóre domowe sposoby, takie jak stosowanie preparatów zawierających kwas salicylowy lub mocznik, mogą być skuteczne w przypadku niewielkich i powierzchownych kurzajek. Działają one poprzez stopniowe złuszczanie naskórka i uszkadzanie struktury brodawki. Ważne jest jednak stosowanie ich zgodnie z zaleceniami producenta i cierpliwość, ponieważ efekty mogą być widoczne dopiero po kilku tygodniach regularnego stosowania.
W przypadkach bardziej opornych lub rozległych zmian, konieczna może być interwencja lekarska. Krioterapia, czyli zamrażanie kurzajek ciekłym azotem, jest jedną z najczęściej stosowanych metod w gabinetach lekarskich. Zabieg ten powoduje zniszczenie zainfekowanych komórek. Inne metody terapeutyczne obejmują elektrokoagulację, czyli wypalanie brodawek prądem, oraz laseroterapię, która wykorzystuje wiązkę lasera do usunięcia zmian. W niektórych przypadkach lekarz może zdecydować o chirurgicznym wycięciu kurzajki. Stosowane są również preparaty o silniejszym działaniu, zawierające np. kwasy chemiczne, które są przepisywane przez lekarza i stosowane pod jego nadzorem. Terapia fotodynamiczna to kolejna z nowoczesnych metod, która wykorzystuje światło do aktywacji substancji fotouczulających, niszczących komórki brodawki.
Kiedy warto zgłosić się do lekarza w przypadku pojawienia się kurzajek
Choć wiele kurzajek można skutecznie leczyć domowymi sposobami lub po konsultacji z farmaceutą, istnieją sytuacje, w których wizyta u lekarza jest absolutnie konieczna. Jeśli kurzajka jest bardzo bolesna, krwawi, szybko rośnie, zmienia kolor lub kształt, może to być sygnał, że nie jest to zwykła brodawka, a zmiana wymagająca dokładniejszej diagnostyki. Szczególną ostrożność powinny zachować osoby z osłabionym układem odpornościowym, na przykład po przeszczepach narządów, osoby chore na HIV/AIDS lub cierpiące na inne choroby autoimmunologiczne, ponieważ u tych pacjentów kurzajki mogą być trudniejsze do leczenia i mogą mieć bardziej agresywny przebieg.
Jeśli domowe metody leczenia nie przynoszą rezultatów po kilku tygodniach stosowania, lub jeśli kurzajki są liczne, rozprzestrzeniają się lub nawracają mimo leczenia, należy skonsultować się z lekarzem dermatologiem. Dotyczy to również sytuacji, gdy kurzajki znajdują się w miejscach wrażliwych, takich jak twarz, okolice narządów płciowych czy pod paznokciami, gdzie niewłaściwe leczenie może prowadzić do powikłań lub blizn. Lekarz będzie w stanie postawić prawidłową diagnozę, ocenić rodzaj i wielkość zmian, a następnie zaproponować najskuteczniejsze metody leczenia, które mogą obejmować zabiegi gabinetowe lub specjalistyczne preparaty. Warto pamiętać, że wczesna interwencja lekarska często skraca czas leczenia i minimalizuje ryzyko powikłań.