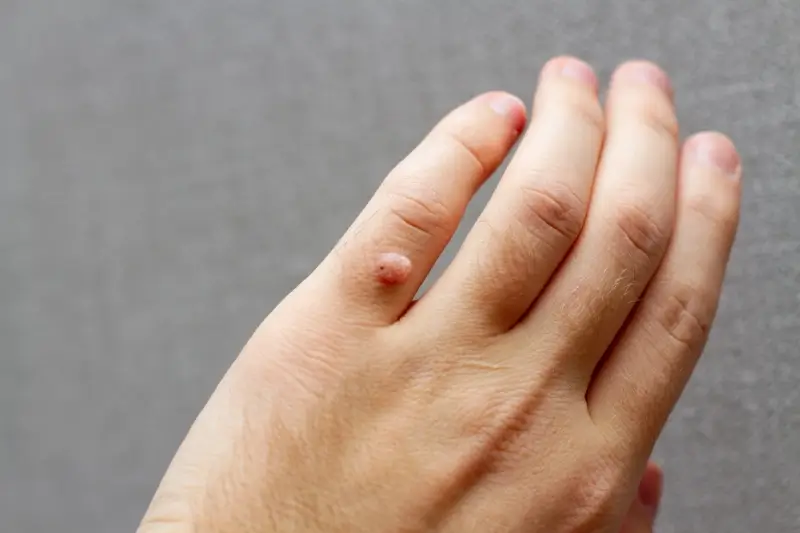
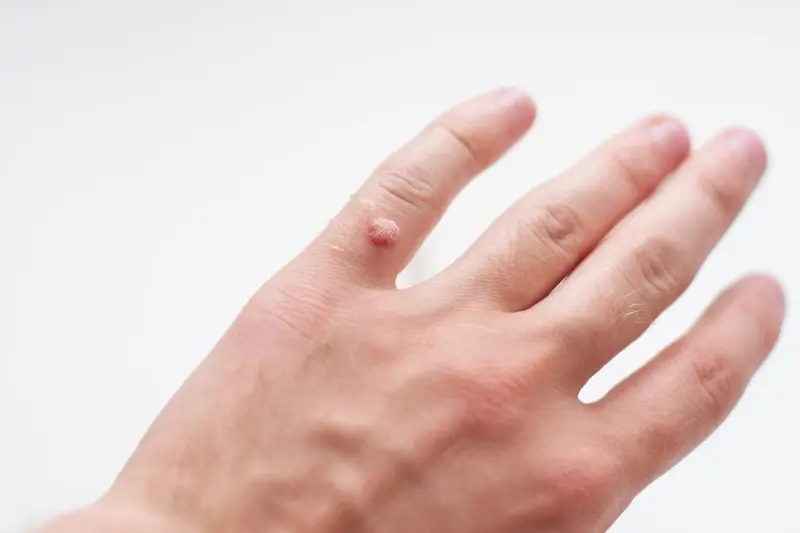
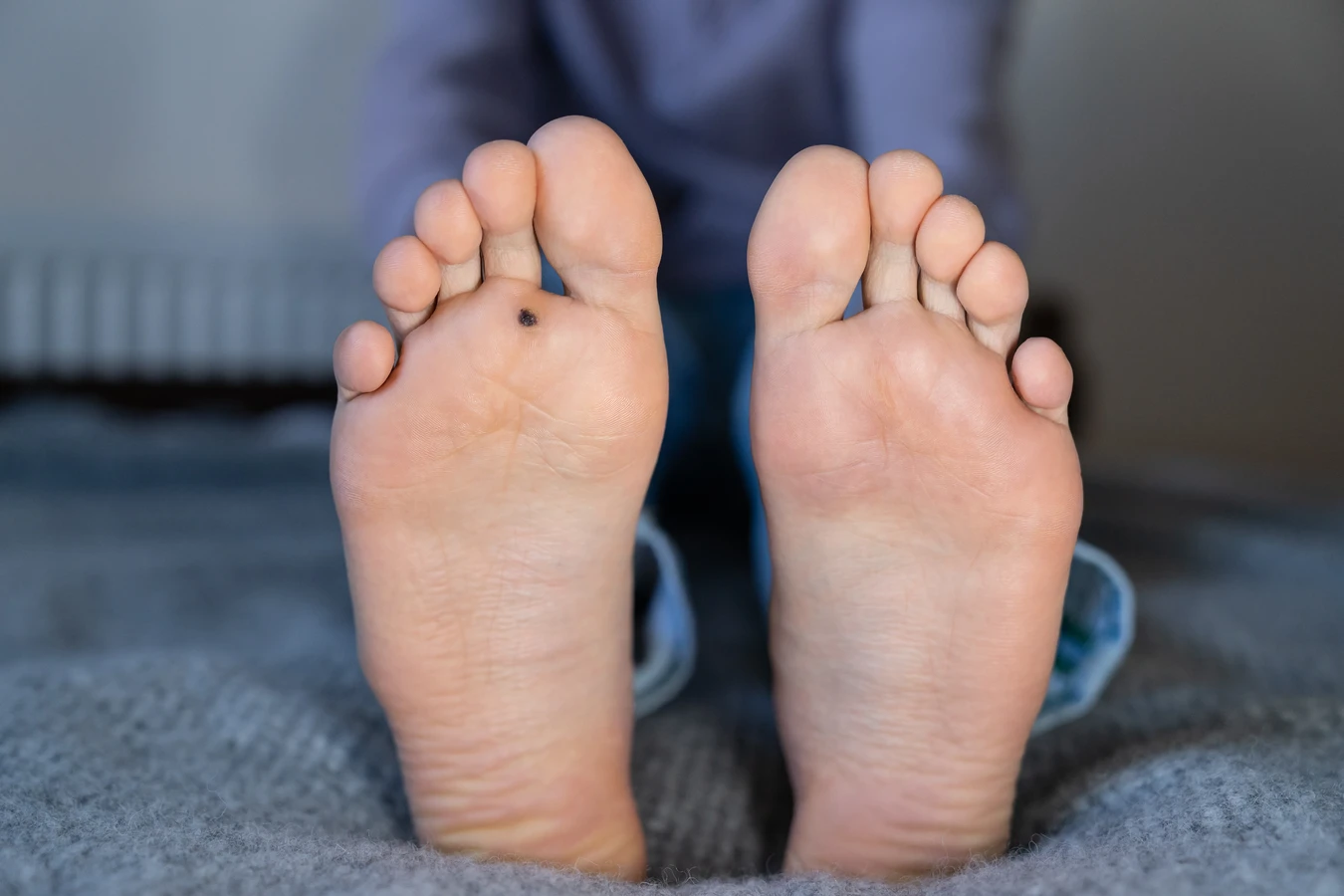
Kurzajki, znane również jako brodawki, to powszechne zmiany skórne, które mogą pojawić się na różnych częściach ciała, wywołując dyskomfort i często budząc niepokój. Ich obecność bywa uciążliwa, zarówno ze względów estetycznych, jak i fizycznych, zwłaszcza gdy zlokalizowane są w miejscach narażonych na ucisk czy tarcie. Zrozumienie mechanizmu ich powstawania jest kluczowe do zapobiegania i skutecznego leczenia. Wbrew powszechnym mitom, kurzajki nie są wynikiem kontaktu z ropuchami ani złej higieny, choć pewne czynniki mogą sprzyjać ich rozwojowi. Głównym sprawcą jest wirus, który atakuje komórki naskórka, prowadząc do ich nieprawidłowego rozrostu.
Wirus brodawczaka ludzkiego, czyli HPV (Human Papillomavirus), to czynnik etiologiczny odpowiedzialny za powstawanie kurzajek. Istnieje wiele typów tego wirusa, a niektóre z nich mają predyspozycje do infekowania określonych obszarów skóry. Na przykład, wirusy HPV typu 1 i 2 często powodują brodawki zwykłe na dłoniach i stopach, podczas gdy inne typy mogą być odpowiedzialne za brodawki płaskie czy te zlokalizowane na narządach płciowych. Wirus ten jest niezwykle rozpowszechniony w środowisku i może przetrwać na różnych powierzchniach, co ułatwia jego transmisję.
Zakażenie wirusem HPV następuje zazwyczaj poprzez bezpośredni kontakt z zainfekowaną skórą lub pośrednio, przez dotykanie przedmiotów, z którymi miał kontakt zarażony organizm. Skóra uszkodzona, nawet mikroskopijnymi zadrapaniami czy otarciami, jest bardziej podatna na wnikanie wirusa. Dlatego też miejsca takie jak baseny, sauny, siłownie czy szatnie, gdzie skóra jest często wilgotna i narażona na kontakt z potencjalnie zainfekowanymi powierzchniami, stanowią idealne środowisko do rozprzestrzeniania się wirusa HPV.
Rola wirusa brodawczaka ludzkiego w genezie powstawania kurzajek
Jak już wspomniano, kluczowym czynnikiem wywołującym kurzajki jest wirus brodawczaka ludzkiego (HPV). Ten wirus jest niezwykle zróżnicowany, liczy sobie ponad sto odmian, z których część wywołuje zmiany skórne, a inne – zmiany w obrębie błon śluzowych. Nie wszystkie typy HPV są jednakowo groźne; niektóre prowadzą jedynie do niegroźnych brodawek, podczas gdy inne mogą być powiązane z rozwojem nowotworów, zwłaszcza w obrębie narządów płciowych. W kontekście kurzajek, interesują nas przede wszystkim te typy wirusa, które infekują komórki naskórka.
Po wniknięciu do organizmu, wirus HPV lokalizuje się w warstwie podstawnej naskórka. Tam zaczyna się namnażać, wykorzystując mechanizmy podziału komórek gospodarza. Okres inkubacji, czyli czas od zakażenia do pojawienia się widocznej kurzajki, może być bardzo zmienny. Zwykle trwa od kilku tygodni do nawet kilku miesięcy. W tym czasie wirus powoduje przyspieszone mnożenie się komórek naskórka, co prowadzi do powstania charakterystycznej, uwypuklonej zmiany, czyli brodawki. Czasami układ odpornościowy jest w stanie samodzielnie zwalczyć wirusa, co prowadzi do samoistnego ustąpienia kurzajek, nawet bez leczenia.
Warto podkreślić, że sama obecność wirusa HPV w organizmie nie zawsze oznacza pojawienie się kurzajek. Dużą rolę odgrywa tutaj indywidualna odporność danej osoby. Osoby z osłabionym układem immunologicznym, na przykład z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych, czy też po prostu w okresach obniżonej odporności (np. podczas przeziębienia), są bardziej podatne na rozwój brodawek. Wirus może pozostawać w uśpieniu przez długi czas, aktywując się dopiero wtedy, gdy organizm jest mniej zdolny do jego zwalczania.
Czynniki sprzyjające zakażeniu wirusem powodującym kurzajki

Kolejnym istotnym czynnikiem są uszkodzenia skóry. Nawet drobne skaleczenia, otarcia, pęknięcia czy maceracja skóry (nadmierne rozmiękanie spowodowane długotrwałym kontaktem z wilgocią, np. w wyniku noszenia nieprzewiewnego obuwia) stanowią bramę dla wirusa HPV. Dlatego też osoby pracujące fizycznie, sportowcy, a także osoby cierpiące na schorzenia skórne takie jak egzema czy łuszczyca, mogą być bardziej podatne na zakażenie.
Środowisko wilgotne i ciepłe to idealne warunki do przetrwania i rozprzestrzeniania się wirusa HPV. Miejsca takie jak:
- Baseny i aquaparki
- Sauny i łaźnie
- Publiczne prysznice i szatnie
- Siłownie
- Sale gimnastyczne
są szczególnie predysponowane do przenoszenia wirusa. Noszenie obuwia ochronnego w takich miejscach znacząco zmniejsza ryzyko zakażenia, zwłaszcza w przypadku brodawek zlokalizowanych na stopach (tzw. kurzajki podeszwowe).
Jak dochodzi do transmisji wirusa powodującego powstawanie kurzajek
Transmisja wirusa HPV, który prowadzi do powstania kurzajek, może odbywać się na kilka sposobów. Najczęściej jest to kontakt bezpośredni, czyli dotknięcie skóry osoby zakażonej, na której znajdują się aktywne brodawki. Wirus znajduje się na powierzchni skóry i wewnątrz zmian, a kontakt z nim może prowadzić do infekcji. To dlatego kurzajki są uważane za schorzenie o charakterze zakaźnym, choć nie zawsze każda ekspozycja na wirusa kończy się rozwojem brodawki.
Równie częsta jest transmisja pośrednia. Polega ona na dotknięciu przedmiotów lub powierzchni, na których bytuje wirus. Wirus HPV jest dość odporny na czynniki zewnętrzne i może przetrwać przez pewien czas na różnego rodzaju przedmiotach, takich jak ręczniki, dywaniki, klamki, poręcze, a także w wilgotnym środowisku, na przykład na podłodze w publicznych łaźniach. Dotknięcie takiej skażonej powierzchni, a następnie przetarcie oczu, nosa, ust lub miejsca z uszkodzoną skórą, może spowodować zakażenie.
Istotnym aspektem transmisji jest również autoinokulacja, czyli samozakażenie. Oznacza to przeniesienie wirusa z jednego miejsca na skórze na inne w obrębie tego samego organizmu. Dzieje się tak na przykład, gdy osoba z kurzajką na dłoni dotyka innych części ciała, takich jak twarz, kolana czy inne miejsca na rękach lub nogach. Szczególnie narażone są osoby, które mają zwyczaj obgryzania paznokci, skórek wokół nich, czy też drapania brodawek, co może prowadzić do rozprzestrzeniania się wirusa i pojawiania się nowych zmian.
Wpływ stylu życia i nawyków na rozwój kurzajek
Choć główną przyczyną kurzajek jest infekcja wirusowa, pewne aspekty naszego stylu życia i codzienne nawyki mogą znacząco wpływać na podatność organizmu na zakażenie oraz na tempo rozwoju i rozprzestrzeniania się brodawek. Dbanie o ogólny stan zdrowia i wzmacnianie układu odpornościowego jest kluczowe w profilaktyce i walce z tym uciążliwym problemem skórnym. Niewłaściwe nawyki mogą osłabiać naturalne bariery ochronne organizmu, ułatwiając wirusowi HPV zadanie.
Przede wszystkim, dieta uboga w witaminy i minerały, a także stresujący tryb życia, mogą prowadzić do osłabienia odporności. Niedobory kluczowych składników odżywczych, takich jak witamina C, cynk czy selen, wpływają negatywnie na zdolność organizmu do zwalczania infekcji wirusowych. Podobnie, przewlekły stres może prowadzić do obniżenia poziomu komórek odpornościowych, co czyni nas bardziej podatnymi na różne infekcje, w tym te wywoływane przez HPV.
Innym ważnym czynnikiem są nawyki związane z higieną osobistą i pielęgnacją skóry. Noszenie ciasnego, nieprzewiewnego obuwia, zwłaszcza w cieplejsze dni, sprzyja nadmiernemu poceniu się stóp i maceracji skóry, co ułatwia wnikanie wirusa. Podobnie, brak odpowiedniej ochrony skóry w miejscach publicznych, takich jak baseny czy siłownie, zwiększa ryzyko kontaktu z wirusem. Należy również unikać drapania, gryzienia lub wycinania skórek wokół paznokci, ponieważ takie działania mogą powodować mikrouszkodzenia skóry, przez które wirus może łatwiej wniknąć do organizmu.
Znaczenie czynników środowiskowych w kontekście powstawania kurzajek
Środowisko, w którym przebywamy na co dzień, odgrywa niebagatelną rolę w kontekście powstawania kurzajek. Papilomawirusy ludzkie, które są sprawcami tych zmian skórnych, są bardzo powszechne i potrafią przetrwać w różnych warunkach. W miejscach o podwyższonej wilgotności i temperaturze, gdzie skóra ma częsty kontakt z potencjalnie zainfekowanymi powierzchniami, ryzyko zakażenia jest znacznie większe.
Publiczne miejsca takie jak baseny, sauny, siłownie, a także szatnie i prysznice, stanowią istne wylęgarnie wirusa HPV. Wilgotne środowisko sprzyja namnażaniu się wirusów, a podłogi, maty czy sprzęty używane przez wiele osób mogą być źródłem zakażenia. Nawet niewielkie uszkodzenia skóry, które łatwo powstają na stopach od chodzenia boso po takich powierzchniach, stają się otwartą drogą dla wirusa. Dlatego też zaleca się noszenie obuwia ochronnego, takiego jak klapki, w tych miejscach.
Poza bezpośrednim ryzykiem zakażenia, pewne czynniki środowiskowe mogą również wpływać na ogólną kondycję skóry i jej odporność. Długotrwałe narażenie na czynniki drażniące, takie jak chemikalia w miejscu pracy, czy też praca w warunkach dużej wilgotności lub suchości, może osłabiać naturalną barierę ochronną skóry. Osłabiona i uszkodzona skóra jest bardziej podatna na wnikanie wirusów i rozwój infekcji. Dlatego też, poza profilaktyką bezpośredniego kontaktu z wirusem, ważne jest dbanie o ogólną kondycję skóry i ochronę przed czynnikami mogącymi ją osłabiać.
Jakie są różnice między kurzajkami a innymi zmianami skórnymi
Kurzajki, mimo że są powszechne, bywają mylone z innymi zmianami skórnymi, co może prowadzić do nieprawidłowego diagnozowania i leczenia. Kluczowe jest zrozumienie, że kurzajki są wywoływane przez specyficzny rodzaj wirusa, co odróżnia je od wielu innych brodawek czy znamion. Ich charakterystyczny wygląd i sposób powstawania pomagają w rozróżnieniu.
Najczęściej kurzajki mylone są z odciskami. Odciski są zazwyczaj wynikiem długotrwałego ucisku lub tarcia na skórę, prowadzącego do nadmiernego zrogowacenia naskórka w danym miejscu. Mają zazwyczaj twardy, białawy środek, a ból pojawia się głównie przy nacisku. Kurzajki natomiast często charakteryzują się nierówną, brodawkowatą powierzchnią, a w ich wnętrzu można dostrzec drobne czarne punkciki – są to zatrzymane naczynia krwionośne. Ból przy kurzajkach zazwyczaj pojawia się przy ucisku na brodawkę, a nie na samą zmianę.
Inną grupą zmian, które mogą być mylone z kurzajkami, są różnego rodzaju znamiona i brodawki łojotokowe. Znamiona barwnikowe to zazwyczaj płaskie lub lekko wypukłe zmiany barwy od jasnobrązowej do czarnej, które mogą pojawiać się na skórze w różnych miejscach. Brodawki łojotokowe to łagodne nowotwory skóry, które zwykle pojawiają się u osób starszych i mają wygląd brodawek, ale są ciemniejsze i bardziej tłuszczowe w dotyku. Warto pamiętać, że wszelkie podejrzane zmiany skórne, które szybko rosną, zmieniają kolor, krwawią lub są bolesne, powinny być skonsultowane z lekarzem, aby wykluczyć poważniejsze schorzenia, takie jak nowotwory skóry.
Kiedy należy zgłosić się do lekarza w sprawie kurzajek
Chociaż wiele kurzajek można leczyć domowymi sposobami lub preparatami dostępnymi bez recepty, istnieją sytuacje, w których konsultacja lekarska jest absolutnie wskazana. Szybka reakcja i prawidłowa diagnoza mogą zapobiec powikłaniom i przyspieszyć proces leczenia. Ważne jest, aby nie ignorować pewnych sygnałów, które wysyła nam nasza skóra.
Przede wszystkim, jeśli kurzajki pojawiają się w dużej liczbie, szybko się rozprzestrzeniają lub są zlokalizowane w miejscach szczególnie wrażliwych, takich jak twarz czy okolice intymne, należy skonsultować się z lekarzem. Dotyczy to również sytuacji, gdy brodawki są bardzo bolesne, krwawią, swędzą, czy też wykazują oznaki stanu zapalnego, takie jak zaczerwienienie, obrzęk czy wydzielina. Takie objawy mogą świadczyć o wtórnej infekcji bakteryjnej lub o tym, że zmiana skórna nie jest zwykłą kurzajką.
Szczególną ostrożność powinny zachować osoby z osłabionym układem odpornościowym, na przykład osoby po przeszczepach narządów, pacjenci onkologiczni czy osoby zakażone wirusem HIV. U tych pacjentów kurzajki mogą mieć nietypowy przebieg, być bardziej rozległe, trudniejsze do leczenia, a niektóre typy wirusa HPV mogą mieć potencjał kancerogenny. W takich przypadkach lekarz dobierze odpowiednią strategię terapeutyczną, uwzględniając indywidualny stan zdrowia pacjenta. Nie należy również bagatelizować sytuacji, gdy domowe metody leczenia okazują się nieskuteczne po kilku tygodniach stosowania.